Syndrom hyperaktivního měchýře je chronické onemocnění s významným dopadem na kvalitu života pacientů. Základem léčby je farmakoterapie pomocí antimuskarinik či beta-3-mimetika. Při jejich selhání je možné pacienty indikovat k minimálně invazivní terapii, kdy se do stěny močového měchýře aplikuje botulinum toxin.
Hlavními příznaky syndromu hyperaktivního měchýře (overactive blader syndrom – OAB syndrom) jsou frekventní močení (více než 8× denně) a urgence (náhlé nucení na močení, které se nedá odkládat). V jedné třetině případů bývá přítomna i urgentní inkontinence, podle toho se tento syndrom dělí na OAB s inkontinencí, anebo bez ní. Na základně hodnocení velkých epidemiologických studií se zjistilo, že postihuje 11,8 % dospělé populace (10,8 % mužů a 12,8 % žen) a jeho incidence vzrůstá s věkem. OAB syndrom se podle etiologie dělí na idiopatický (bez zjevné příčiny) a sekundární, nejčastěji neurogenní, který je následkem neurologického onemocnění. Základem léčby je farmakoterapie. Další možností je aplikace botulinum toxinu do stěny močového měchýře.
Antimuskarinika (spazmolytika)
Antimuskarinika (AM) blokují muskarinové receptory na nervosvalové ploténce, a tím zabraňují mimovolním kontrakcím detruzoru během plnění močového měchýře. Jejich hlavní nevýhodou je relativně častý výskyt nežádoucích účinků. Nejčastěji se jedná sucho v ústech a konstipaci, které ale většinou bývají mírné a nemusí vést k přerušení léčby. Obávanější je alterace kognitivních funkcí (zhoršení krátkodobé paměti, dezorientovanost, zvýšená únavnost nebo agitovanost). Novější, tzv. měchýř selektivní preparáty jsou namířené na M3 receptory v detruzoru. Nicméně výhoda uroselektivity může být zavádějící, protože tyto látky mohou blokovat M3 receptory mimo močový měchýř (obrázek 1).Všechna AM jsou kontraindikována u pacientů s myasthenia gravis a glaukomu s úzkým úhlem. Dále u nemocných s těžkou hepatopatií, renální insuficiencí, toxického megakolon, ulcerózní kolitidy, při retenci moči, v těhotenství a v průběhu laktace.
Oxybutynin (Uroxal, Ditropan)
Oxybutynin je neselektivní AM. Po perorálním podání se velice dobře absorbuje v žaludku, následně dochází k významnému first-pass efektu v játrech, při kterém vzniká vysoká koncentrace metabolitů, které jsou také aktivní.
Oxybutynin volně prostupuje přes hematoencefalickou bariéru, proto mívá nežádoucí účinky na CNS. Podle doporučení Evropské urologické asociace by se proto neměl používat u starší generace. Naopak je možné jej používat u dětí od 5 let věku. Obvyklá dávka je 5 mg 2–3× denně.
Trospium (Spasmed, Uroxal)
Trospium se pomalu resorbuje z gastrointestinálního traktu (GIT) a měl by se užívat nalačno, alespoň hodinu před jídlem. Má velkou molekulu (kvartérní amin) a není metabolizován v játrech přes cytochrom P450, což snižuje riziko lékových interakcí. Další výhodou je, že téměř neprostupuje přes hematoencelafickou bariéru, proto je vhodné jej používat u geriatrických pacientů. V ČR jsou na trhu dostupné tablety s obsahem 15 nebo 30 mg trospia. Dávkování se řídí závažností symptomů, doporučená denní dávka je 15–45 mg rozdělená do 1–3 dávek.
Propiverin (Mictonorm, Mictonetten)
Propiverin má duální mechanismus účinku. Kromě antimuskarinového efektu je blokátorem kalciových kanálů. Synergický účinek obou mechanismů je důvodem menšího výskytu nežádoucích účinků. Velmi rychle se vstřebává z GIT. Nebyl prokázán jeho vliv na kognitivní funkce, dokonce ani u geriatrických pacientů s lehkou demencí léčených inhibitory acetylcholinesterázy. U neurogenního močového měchýře anebo nedostatečné účinnosti 15 mg propiverinu 1× denně je možné nasadit retardovanou formu o síle 30 nebo 45 mg 1× denně. Vzhledem k dobrému bezpečnostnímu profilu jej mohou užívat děti v terapii enurézy a OAB syndromu. U neurogenního OAB syndromu je doporučená dávka 5 mg 1× denně po 1. roce života, od 12 let a hmotnosti nad 35 kg se dávkování navyšuje na 15 mg 1× denně.
Solifenacin (Vesicare)
Solifenacin patří mezi tzv. měchýř selektivní AM, protože má vysokou afinitu k M3 receptorům. Má vyšší selektivitu ke tkáni močového měchýře než ke slinné žláze, proto minimalizuje pocit sucha v ústech. Po perorálním požití se dobře vstřebává. Protože se váže na plazmatické bílkoviny, má dlouhý biologický poločas (až 50 hodin) a je možné jej používat jen 1× denně, eventuálně i obden. Doporučuje se terapii začít s dávkou 5 mg 1× denně a v případě potřeby dávku navýšit na 10 mg.
Fesoterodin (Toviaz)
Fesoterodin je AM s odlišnou farmakokinetikou, protože obchází metabolickou cestu jaterního systému a je metabolizován přímo ve tkáních na aktivní metabolit. Částečně prostupuje přes hematoencefalickou bariéru a může vyvolat poruchy spánku. Při zahájení léčby je doporučená dávka 4 mg 1× denně. Při nedostatečném efektu je možné navýšit na 8 mg 1× denně.
Darifenacin (Emselex)
Darifenacin je dalším představitelem měchýř selektivních AM. Má vysokou afinitu k M3 receptorům, což je spojeno s nízkým výskytem nežádoucích účinků během léčby. Účinky na CNS, kardiovaskulární systém nebyly popsány. Podle literatury se udává, že darifenacin má až 9× vyšší selektivitu ke tkáni močového měchýře než ke slinné žláze. Má synergický účinek s mnoha jinými léky, zejména s antikoagulancii a psychofarmaky. Doporučená zahajovací dávka je 7,5 mg 1× denně, v případě potřeby je možné denní dávku zvýšit na 15 mg 1× denně.
Problematika anticholinergní zátěže a riziko rozvoje demence
Při dlouhodobém sledování starších pacientů užívajících AM byl zjištěn větší výskyt kognitivních dysfunkcí. Nicméně doposud nebylo jednoznačně prokázáno, zda se jedná o přímý důsledek užívání medikace nebo jen větší riziko výskytu demence u stárnoucích pacientů, resp. že příznaky OAB syndromu se vyskytují jako prodromy před klinickými projevy demence. Situace je složitější, protože kromě AM má mnoho lékových skupin anticholinergní účinky (antihistaminika, antipsychotika, antispazmodika, antiparkinsonika, inhalační bronchodilatacia). Kombinací těchto léků může dojít ke kumulativnímu účinku, který se násobí a může negativně ovlivňovat kognici a fyzické funkce těla. Tento stav se se označuje termínem anticholinergní zátěž. Proto je při preskripci AM nutno brát ohled na komorbidity a farmakologickou anamnézu pacientů.
Beta-3-mimetika
Mirabegron (Betmiga)
Mirabegron představuje vhodnou alternativu AM. Stimulací beta-3 receptorů ve stěně močového měchýře dochází k relaxaci detruzoru během plnicí fáze mikčního reflexu. Dobře se vstřebává z GIT a strava nemá vliv na jeho absorpci. Váže se na bílkoviny a stabilní plazmatické hladiny dosahuje po 7 dnech užívání. Kontraindikací je závažná neléčená hypertenze definovaná systolickým krevním tlakem nad 180 mm Hg a/nebo diastolickým krevním tlakem 110 mm Hg a více.
Mezi nežádoucí účinky patří hypertenze, bolesti hlavy, nazofaryngitida a palpitace. Proto zejména zpočátku terapie je vhodné monitorovat krevní tlak. Mirabegron by neměli užívat pacienti s těžkým selháním ledvin a jater. Doporučená denní dávka je 50 mg 1× denně. Od roku 2024 je možné mirabegron používat v terapii OAB syndromu u dětí, při váze nad 35 kg je doporučená dávka 50 mg 1× denně, u dětí s hmotností 28–35 kg je možné užívat 50 mg 1× za 2 dny.
Aplikace botulinum toxinu (Botox)
Botulinum toxin je neurotoxin produkovaný anaerobní bakterií Clostridium botulinum. Existuje 7 sérotypů, ale v klinické praxi se používá jen typ A. Botulinum toxin blokuje uvolnění acetylcholinu na nervosvalové ploténce, a tím způsobuje parézu svalů. Při lokální aplikaci se dostává difuzí do vzdálenosti 1–3 cm od místa vpichu. Efekt je dlouhodobý, většinou trvá 6–9 měsíců. Indikací v urologii je tzv. refrakterní OAB syndrom, který je definován jako nedostatečný efekt při terapii alespoň 2 antimuskarinik užívaných v doporučené dávce, kdy přetrvává inkontinence moči (minimálně 1–2 epizody urgentní inkontinence denně). Anebo při intoleranci či kontraindikaci léčby AM. Botulinum toxin se nesmí aplikovat u pacientů se svalovým onemocněním (myasthenia gravis či Lambertův–Eatonův syndrom), dále u gravidních či kojících žen a u pacientů s akutní retencí moči či neléčenou infekcí močových cest. Botulinum toxin nepřekračuje hematoencefalickou bariéru, proto nemá žádný vliv na CNS.
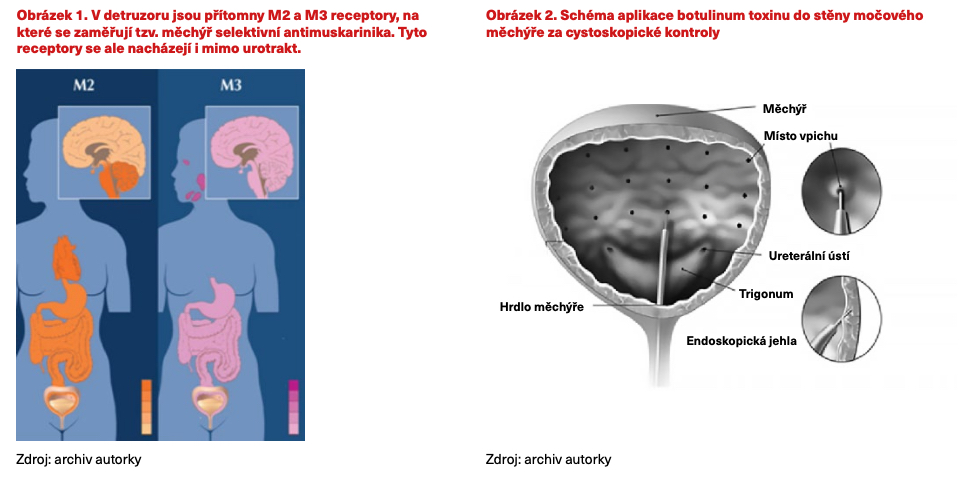
Mezi nejčastější vedlejší účinky patří infekce močových cest, hematurie a bolestivost při močení po aplikaci, přechodné bolesti svalů a hlavy. Dále může dojít k nárůstu postmikčního rezidua až k retenci moči. Proto by všichni pacienti měli být před aplikací poučeni o riziku nutnosti provádět intermitentní selfkatetrizaci, než počáteční efekt terapie vyprchá. Samotný výkon se provádí v celkové nebo lokální anestezii pod clonou ATB, kdy se při cystoskopii za kontroly zraku aplikuje endoskopickou jehlou celková dávka 100–200 jednotek botulinum toxinu do 20–30 míst do stěny močového měchýře (obrázek 2). Po 1–2 týdnech dochází ke zvětšení kapacity měchýře a snížení či vymizení epizod urgentní inkontinence. Po odeznění efektu je možné zákrok zopakovat, ale nejdříve za 3 měsíce od první aplikace, aby nedošlo ke vzniku protilátek.
Závěr
Léčba OAB syndromu je založena na farmakoterapii. Hlavní roli zde hrají antimuskarinika. Neexistuje univerzální preparát, který by vyhovoval všem pacientům, proto je nutné znát farmakodynamiku jednotlivých látek. Další problematickou oblastí je výskyt vedlejších antimuskarinových účinků. Pokud se nedostaví dostatečný efekt léčby AM nebo jsou přítomny její kontraindikace, pak je vhodnou alternativou použití mirabegronu. Tato terapie je bezpečná, ale pacienti musí mít dobře korigovanou hypertenzi. U refrakterního OAB syndromu je indikována aplikace botulinum toxinu do stěny močového měchýře s dlouhodobým efektem, ale rizikem navýšení postmikčního rezidua a nutností přechodné selfkatetrizace.
MUDr. Eva Burešová Ph.D., doc. MUDr. Aleš Vidlář, Ph.D., FEBU, MUDr. Natália Wiesner
Urologická klinika FN Olomouc
•







